Made for Life_Interview
Vol.3
関西医科大学総合医療センター
救命救急センター
愛媛県立新居浜病院救命救急センター
(東予救命救急センター)
救急医療への取り組み①
CTは「死のトンネル」から
「生命(いのち)への架け橋」へ。
救急外傷の初期診療に革命をもたらすHybrid ER
Interview member

関西医科大学総合医療センター
救命救急センター
診療教授 救急医学科部長
中森 靖 氏

関西医科大学総合医療センター
救命救急センター
クリティカルケア認定看護師
江崎 麻起 氏

キヤノンメディカル
システムズ株式会社
国内営業本部
ソリューション営業部 主幹
松井 英樹

関西医科大学総合医療センター
取材日:2023年8月2日
(関西医科大学総合医療センター救命救急センター)
Hybrid ER(ハイブリッド イーアール)
について
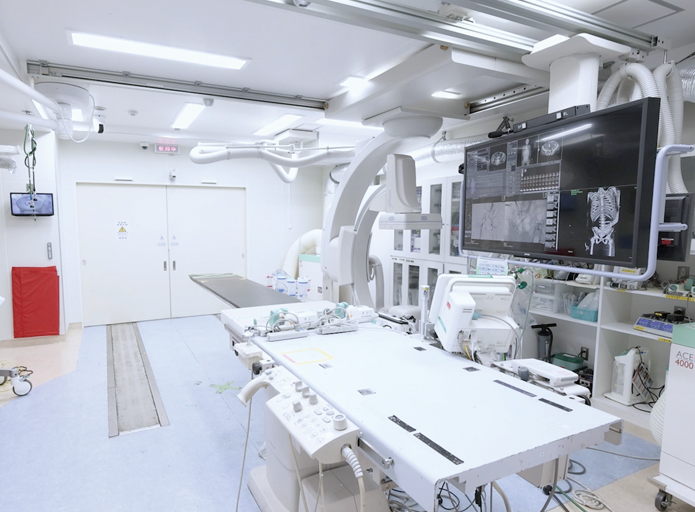
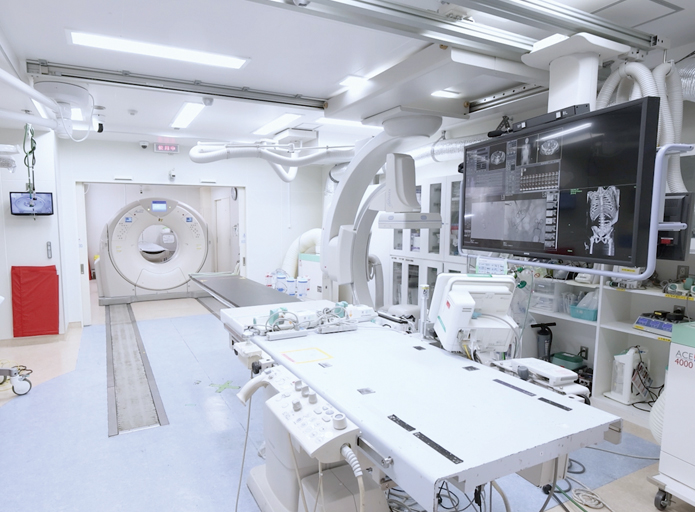
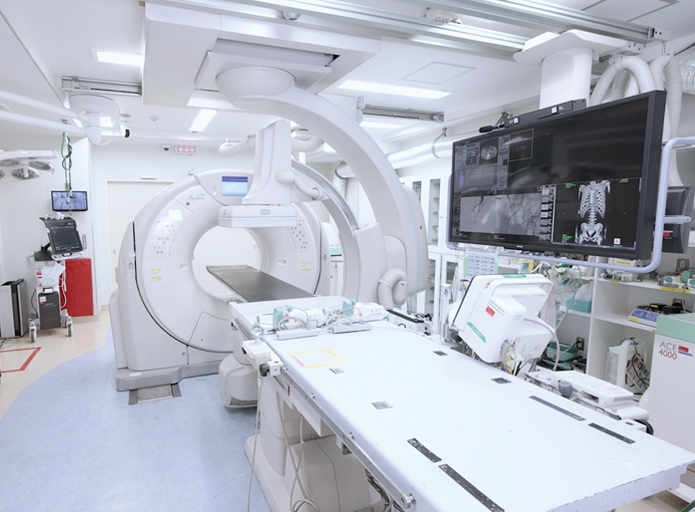
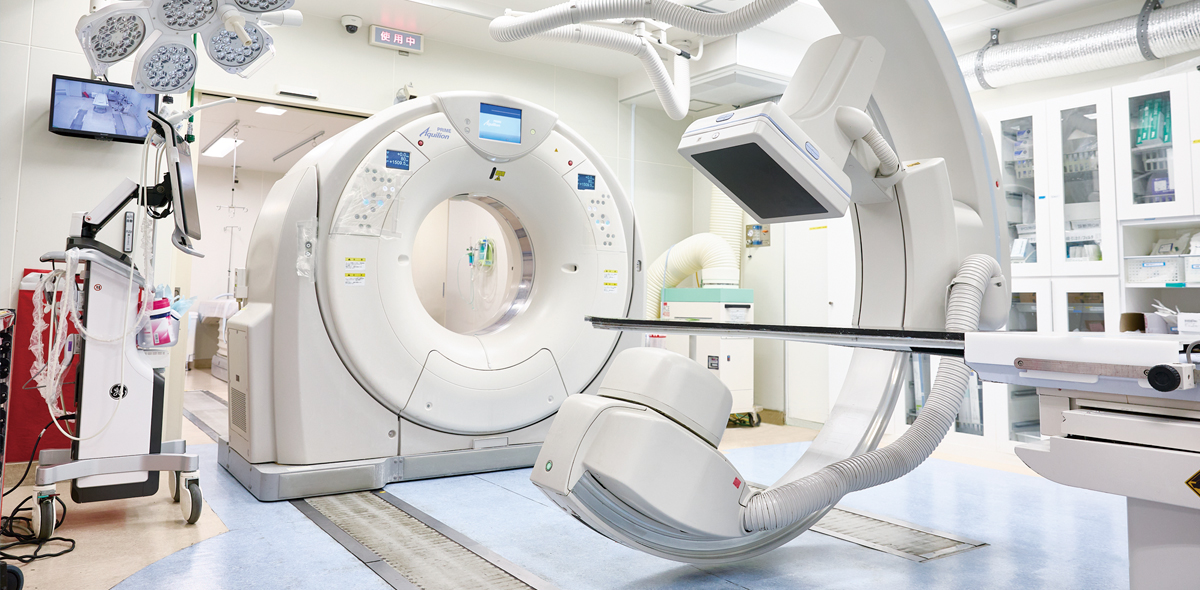
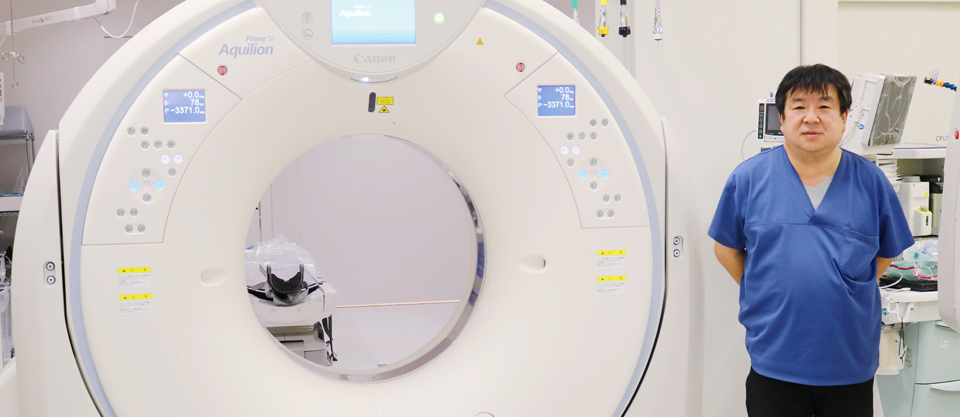
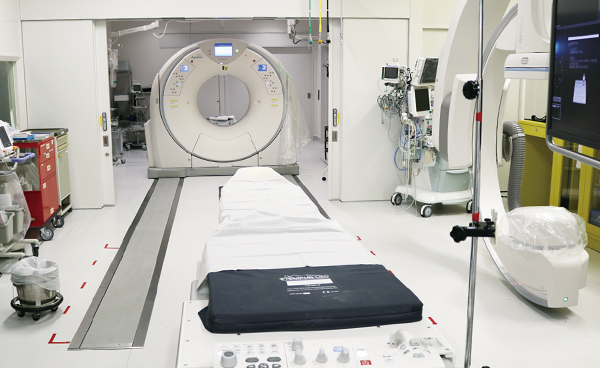
CTと血管撮影装置を兼ね備える、Angio(アンギオ)×CTが設置された救急初療室。搬送された患者さんを移動させることなくその場でCT検査を行うことで、迅速な診断と治療を可能にする。
第1章
死亡率3割減の奇跡かつて、救急外傷診療においてCTは「死のトンネル」と呼ばれた
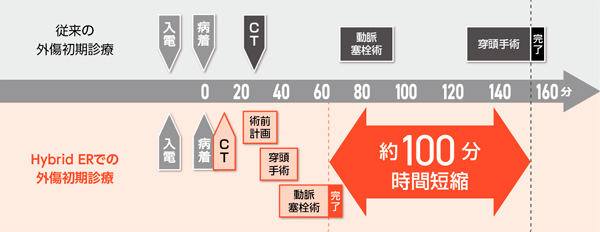
災害時や交通事故、転落などで重度の外傷を負った患者さんが救急搬送されてきたとき、一見しただけで体のどこに、どの程度の損傷があるのかを正確に判断することは非常に困難です。外から見える傷以外にも、頭部をはじめ体内での出血や損傷など致命的なダメージを受けていることは多く、その診断には超音波装置(エコー)やCT、X線装置などによる検査が有効です。しかし救急外傷診療において、呼吸や血圧が不安定な重症患者へのCT検査は禁忌とされてきました。検査を行うためには救急初療室からCTのある部屋へ患者さんを移動させなくてはならず、人工呼吸器などの管が何重にも絡みついた患者さんを寝台に乗せかえて撮影し、その後また処置のためにストレッチャーに乗せて部屋を移動させるには少なくとも20~30分が必要です。一刻一秒を争う状態でのタイムロスは生死に直結します。重症外傷患者では3分手術が遅れると死亡率が1%増加するという研究もあり、救急外傷診療においてCTは死亡率を高めるリスクを伴う「死のトンネル」とまで呼ばれていたのです。
革命的なCTソリューションにより、重症外傷患者の死亡率が3割減少
しかしそんな中、大阪の医師が発表した論文が大きな旋風を巻き起こしました。救急初療室にCTを導入し、重症外傷患者の死亡率が3割も減少したという報告がなされたのです。患者さんを別の部屋に移動させることなく、救急初療室内で迅速にCTでのスクリーニングと血管内治療を行うことができるこのソリューションは『Hybrid ER』と名付けられ、救命率向上の救世主として日本のみならず世界中から注目を集めました。
ある一人の医師のアイデアが発端となり、さまざまなハードルを乗り越え実現した、次世代の救急初療室誕生について紐解きます。
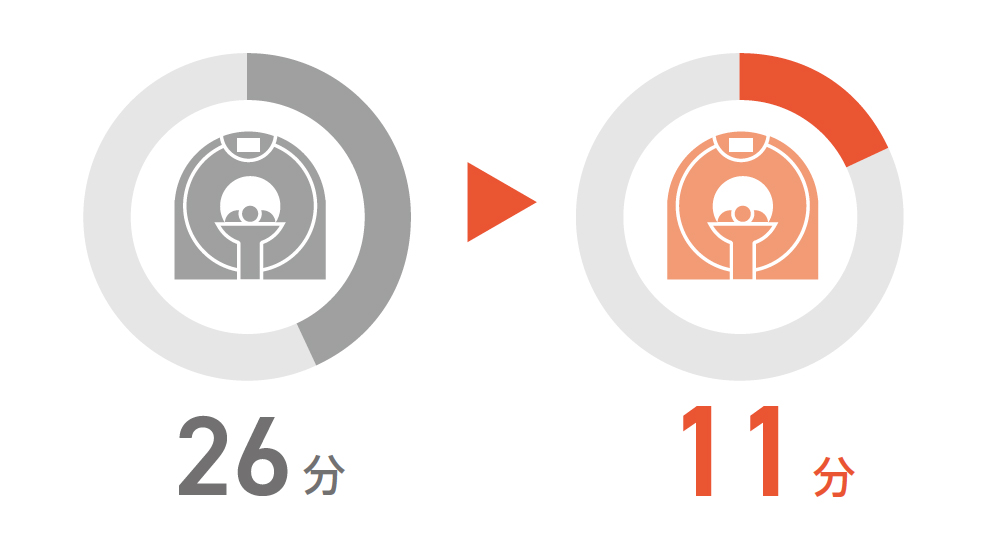
CT検査開始までの時間
止血術開始までの時間
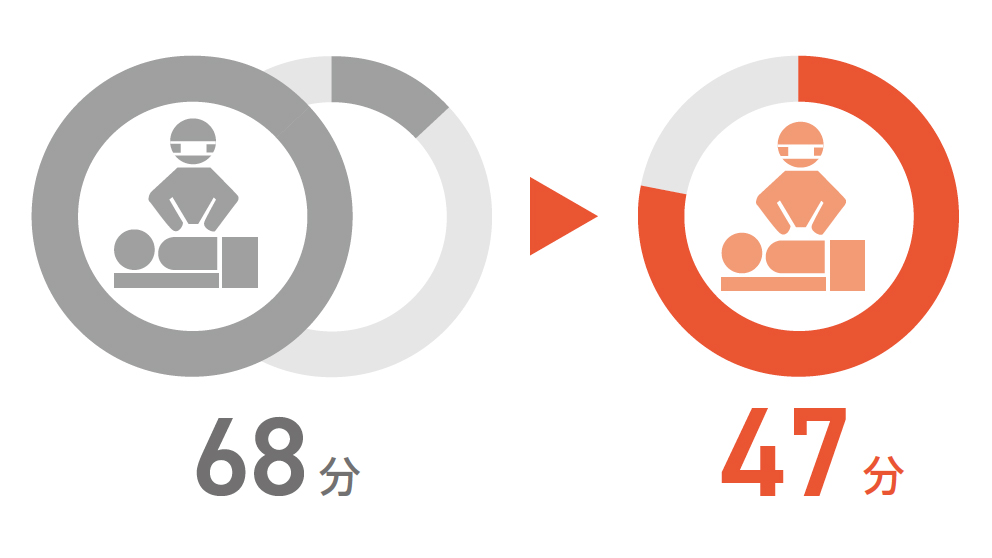

※2007~2015年に同センターに入院した外傷症例(2598例)から重症度や年齢などで一部の事例を除外し、Hybrid ER導入前の360症例と導入後の336症例を比較。
第2章
Hybrid ER誕生CTの可能性を信じ
試行錯誤を重ねる
Hybrid ERの発案者として知られる中森 靖氏。大阪大学医学部を卒業後、さまざまな救命救急センターの現場で最前線を走り続けています。
中森氏「2000年に当時の所属先だった大阪大学医学部附属病院高度救命救急センター内に最新のCTが導入され、外傷患者のスクリーニングにも活用しはじめました。今まで発見が難しかった血管損傷も確認することができ、CTの有用性を痛感していました。しかし当時の外傷初期診療ガイドラインでは血圧が安定しない患者さんへのCTは危険だと考えられていたため、検査までたどり着くことができない症例も多かったのです。なんとかして初療室の入口にCTを設置し、空港の手荷物検査のようにスクリーニング検査ができないだろうかなどと考えていました。ドイツをはじめとするヨーロッパでは外来初療室にCTを設置するという研究もあったのですが、検査までの時間短縮はできても予後の改善には言及できていませんでした。私自身も初療室の隣にCT検査室を設置し、移動距離を短くするという取り組みを行いましたが、たとえ隣室でも撮影をして戻ってくるまでに15分はかかります。救命の現場に立つ医師として、たとえ15分でも長すぎるということは自明でした。」

寝台を動かさずに撮影できる
Angio×CTに着目
血圧が不安定な重症外傷患者であっても、CT検査を安全に行うことができれば予後が改善するのでは―――そんなアイデアを長年温めていた中森氏でしたが、ふとした瞬間に解決策を思い付いたといいます。中森氏からの呼びかけに応じHybrid ERの構築に携わった、キヤノンメディカルシステムズの松井に、当時の状況について尋ねました。
松井「中森先生が着目したのは、Angio×CTでした。Angio×CTとは血管撮影装置とCTを同室に設置したシステムで、CTが移動することで患者さんは寝台に横たわったまま検査ができます。患者さんを動かすことができないならば、CT自体が動いてくる装置を使えばよいのではという発想から、Angio×CTを救急初療室に導入できないだろうかというご相談をいただきました。」
中森氏「救急外傷診療では止血のためにカテーテル治療を行うときや、体内にたまった血液を体外に排出させるドレナージ術などで血管撮影装置を使用する場面も多くあります。またAngio×CTの寝台はカテーテル治療ができるように作られているので、この装置を使えばそのまま寝台上で簡単な手術にも対応できるのではと考えました。なぜCTを撮るかといえば、どこの手術が必要で、どこにカテーテル治療が必要なのかを判断するためです。Angio×CTが初療室にあれば、CT撮影をする/しない、カテーテル治療をする/しない、手術をする/しないという重要な判断と処置をその場で行うことができます。ちょうど災害関連の予算の関係で装置の新設に声を上げやすいタイミングだったこともあり、アイデアを実現するチャンスが巡ってきたと感じましたね。」
松井「以前からキヤノンの装置をお使いいただいていたご縁があり、当社にもお声がけいただきました。救急初療室は通常のAngio×CTが設置されている検査室とは大きく異なる特殊な環境ですから、一筋縄ではいかないだろうと感じていましたが、より多くの命を救うため、この新しいチャレンジにぜひ協力したいという思いが沸き上がったことを覚えています。」
中森氏「キヤノンを含めAngio×CTのメーカー数社に声をかけましたが、決め手はCTのスペックでした。当時、血管撮影装置に組み合わせているCTのスペックが最もよかったのがキヤノンで、これならば救急初療室で必要とする画像を得られると判断しました。」

中森氏とキヤノンが共同開発した2ルーム式のHybrid ER。普段は奥の検査室で通常のCT検査を行うが、救急初療室で必要なときには間にある扉が開き、CTのガントリ(撮影を行うドーナツ型の部分)が2つの部屋を行き来する。高度な救命医療と限られた医療資源の有効活用を両立させるこのシステムは、2017年に関西医科大学総合医療センターで世界で初めて導入された。
ハード面のさまざまな問題を
クリアし国内初のHybrid ERが誕生
松井「導入にあたっての最初の課題は血液などの汚染対策です。通常CTはドライな環境での運用を想定しており、血液などで汚れることや、水で洗浄することはありません。ガントリがスライドするレールのまわりに多くの排水溝を配置するなど、床の構造から見直しました。次に、処置時の導線を確保することが重要です。超音波装置や人工呼吸器などをすべて天井から吊るし、配線が初療の邪魔にならないように工夫しました。天井吊りの56インチ大型モニターには、撮影画像やバイタルサイン(血圧や心電図などの情報)を一度に表示することができます。またCTでより広範囲の撮影ができるよう、寝台の可動域を拡大できるカーボン製の延長天板を設置しました。前例がないことばかりでしたので、法律上・安全上問題がないかの確認や、保守をどう行うのかなど、導入後の運用体制構築を含め、Hybrid ERの実現に向け社を挙げて取り組みました。中森先生には直接工事担当とお話しいただく場面もあり、多くのアドバイスをいただきながら一つずつ形にしていきました。」
中森氏「病院内でも誰が管理するのかなど、反発の声が上がっていました。何しろ今までにない取り組みですから、向かい風があるのは当然です。企画から約1年後の2011年8月にこのAngio×CTを備えた救急初療室Hybrid ERが稼働を開始しましたが、当初は否定的な声も大きかったと思います。しかし、その後2017年に重症外傷患者の死亡率を3割減少できたという論文を発表してからはガラッと風向きが変わりました。以前は学会でも『賛成派』『反対派』という構図でしたが、Hybrid ERの有効性が認められた今では『より有効に活用するためにはどうしたらよいか』という議論に移行しています。」
第3章
見えてきた課題2ルームの登場でさらに多くの
検査が可能に
中森氏「Hybrid ERは確かに素晴らしいソリューションですが、ひとたび救急初療室での治療が始まればCTが占有されてしまい、他の検査で使うことができないというデメリットもあります。そこで、2ルームというシステムを考案し、赴任先の関西医科大学総合医療センター救命救急センターで初導入しました。これはCTのガントリを動かすレールを延伸し、2つの部屋をCTが行き来できるようにしたものです。普段は救急初療室の隣室で通常の検査を行いますが、必要になったときには間の壁が開閉し、ガントリを初療室に移動させることができます。これにより多くの患者さんが検査を受けられるようになっただけでなく、救急でCTが必要ない場合は部屋を広く使うことが可能です。また副次的な効果として、コロナ禍でこのCTが大活躍しました。救急初療室とCT検査室は施設の1階奥にあるため、非常口からコロナ疑いの患者さんを受け入れ胸部CTを撮影することで、通常診療と完全に分断して対コロナ診療を行うことができたのです。2ルームを活用したこの対応は、今後の感染症対策としても有効な前例となりました。」
中森氏「また、Hybrid ERは患者さんが搬送されてから非常に短い時間で検査・治療を行うことができる一方、スタッフがそのスピードに追い付いていくための努力が必要です。さらに大量の情報が一気に提示されるため、判断が追い付かないという問題もあります。放射線科医や麻酔科医が24時間常駐している環境があればベストですが、夜間などは医師2~3人で治療に当たることもあり、現実的には難しいのが実情です。そのため、CTで撮影した画像をもとにAIがおおまかな診断を付けたり、バイタルサインなどの情報を基に自動でアラートを出してくれる機能を充実させていく必要があります。これらの課題に対するサポート機能を備えたアプリケーションは現在キヤノンと一緒に開発中で、そろそろ実用化できそうな段階に入ってきました。」
松井「常日頃、中森先生から『今後Hybrid ERを導入する施設には、装置だけではなく部屋全体を提案するべきだ』とアドバイスをいただいています。今までは一般的なAngio×CTを救急初療室用にカスタマイズしていましたが、これからは救急初療室向けのAngio×CTやその周辺機器、設備など全てを含めてご提案できるような取り組みを進めていきたいと考えています。」
第4章
救急外傷診療の未来より多くの患者さんを救うため
装置の拡充と後進の育成に尽力
Hybrid ER誕生から12年がたち、日本全国の約30施設で導入が進んでいます。これからどのような未来を見据えているのか、中森氏に伺いました。
中森氏「Hybrid ERが日本で生まれたのは、ある意味必然だったともいえます。例えばアメリカでは専門医制度が厳格なため、医師が自分の専門以外の治療を行うことはほとんどありません。日本では救急医が外科手術やカテーテル治療まで行うことは珍しくなく、それが救急外傷診療の高い医療水準を支えています。またAngio×CTが日本でこれほどまでに普及しているのは、C型肝炎による肝臓がんが多いことが影響しています。そういった日本特有の医療事情から、Hybrid ERが普及しやすく、また使いこなせる医師が多いという土壌があります。開腹手術・開胸手術・カテーテル治療ができる医師が常に揃っている状態をつくれるような教育・環境を整え、よりHybrid ERを有効活用できるようにしたいと考えています。やはり救急医をやっていて嬉しいのは、何よりも患者さんの回復です。以前なら命を救えなかったかもしれない方、例えば心停止状態で運ばれてきた患者さんが回復し、無事に家に帰ることができたときは、Hybrid ERの存在価値を強く感じます。さらに厳しい状態の患者さんに対してもこれから何ができるのか、他施設の知見を持ち寄り、Hybrid ERを使った救急外傷診療をどんどんアップデートさせていきたいですね。」


救急医療への取り組み②
新たなワークフローを構築し
チーム力を結集
「いのち」を支える
救命救急スタッフの奮闘
2011年にHybrid ERが誕生し、救命率の向上という素晴らしい成果を示しました。ただし、この効果を得るまでには数年の年月がかかり、初期段階では治療成績が一時的に悪化することもあったのです。これは、新しいシステムを使いこなすワークフローの改善が追いつかなかったためだと考えられています。言い換えれば、救命率向上にはHybrid ERというハード面の技術革新だけでなく、スタッフの連携やスキルアップが不可欠な要素なのです。Hybrid ERのポテンシャルを最大限に引き出すため、現場ではどのような工夫が行われているのでしょうか。中森医師のもと、関西医科大学総合医療センター救命救急センターで活躍する江崎氏にその取り組みについてお話を伺いました。
救急センターは「最後の砦」、
救命におけるチーム医療とは
一次救急や二次救急では対応が難しい、生死に関わる重症患者を受け入れる救命救急センターはまさに救急医療の「最後の砦」です。重症度や緊急度の高い患者さんが多く、場合によっては10名を超えるスタッフが一度に救急初療室に入り、検査・治療を行います。全員が同じ方向を向いて最善を尽くさなければ、準備の遅れ、検査の遅れ、治療の遅れにつながり患者さんの生死に直結するため、スタッフ全員の意思統一が何よりも重要です。
また指示系統を明確にすることも大切です。例えば重要な情報や治療方針はその場のリーダーとなるコマンダー医師からスタッフに発信する、検査の依頼や準備はリーダー看護師に伝え、リーダー看護師が他の看護師に伝えるなど、役割分担を明確にして治療が円滑に進むようにしています。以前医師が誰に指示を出しているかわかりづらいという問題があったのですが、指示を出す前に名前や職種を伝え、指示を受けた人は必ずチェックバックすることで改善しました。当院のスタッフは全員インカムを装着していますが、救急初療室に入るスタッフは全員初療専門のチャンネルに入り、その場の情報だけを聞き指示に集中するといった工夫もしています。また日頃から職種や上下関係なくフラットにコミュニケーションを取る風土があり、意見を伝えやすい雰囲気であることもチームの結束を支えているかもしれません。
Hybrid ER導入で見えた
新たな課題とその対策とは
当院にHybrid ERが導入されたのは今から約7年前。CT検査・治療開始までの時間が圧倒的に短縮され、さまざまな処置を並行して一度に行えるようになりました。私たち看護師は通常1名、重症患者では2~3名で対応していましたが、Hybrid ERの導入後はそれ以前と比較にならない量の指示が一度にやってくることも多く、マンパワー不足が課題になっていたのです。単純に人員を増やすことは難しかったため、解決策としてまず準備に力を入れました。例えば処置に必要な基本の物品をあらかじめセット化しておくことで、経験が少ない看護師でも問題なく対応できるようにしました。さらに搬送前の情報共有(ブリーフィング)を密に行うことで、治療計画に沿って想定される処置の準備を入念に行い、患者さんの受け入れに備えています。もしも看護師の数が不足しているときは別のスタッフも準備を手伝うなど、職種を超えて対応可能な人が動くという流れもできました。また患者さんが到着した後はPHSを取り出すことすら難しく、応援を呼ぶのも容易ではありません。そのためICUのマネージャーにインカムで初療対応チャンネルに入ってもらい、救急初療室からの応援要請をインカムで受けられるフローを構築するといった改善も行っています。
その後も続く改善の日々、
未来を見据え歩み続ける
Hybrid ERに適応できる新たなチーム医療をつくりあげるために、その他にもさまざまな取り組みを行っています。例えば看護師だけではなく医師やコメディカルも含めた勉強会や、症例検討会、実際の動きを想定したシミュレーション形式の訓練などを実施。COVID-19の流行で一時ストップしていましたが、今後は月に各1回の開催を目指しています。さらに、他施設も合同で行うHybrid ER System研究会(HERS研究会)にも参加しています。これはHybrid ERにおける最適な外傷初期診療を研究する会で、Hybrid ERを導入している全国の施設から医師や看護師、放射線技師、薬剤師が参加し、さまざまな症例の治療戦略だけでなく各スタッフの動きについても検証を行います。各地で実施されるので、それぞれの施設の救急初療室を見学し、工夫している点などを当院でも積極的に取り入れています。
Hybrid ERは画期的なシステムですが、その分高度な知識やスキルを求められ、苦手意識を持ってしまうスタッフがいるのも事実です。その人のレベルに合わせた学習ができるよう、勉強会の内容を細分化し、徐々にスキルアップできる仕組みづくりに取り組んでいます。また指導を受けた内容を専用のノートを作って共有・申し送りをするなど、看護師同士での情報共有や情報発信をしやすい環境づくりも意識しています。
私は入職以来14年間救命救急センターで勤務していますが、Hybrid ERがあることで、今までなら助からなかった命を救うことができているという実感があります。その生みの親であり、常に時代の先を見通す中森先生と一緒に働けることは私の誇りであり幸せです。以前食事会の席で中森先生に「先生にとって救命とはなんですか?」と聞いたとき、「人生です!」とお答えになっていました。私も先生と同じように、人生をかけて救命という仕事に携わっていきたいと思っています。

救急医療への取り組み③
【広がりゆくHybrid ER】
地方における救命救急医療の
最適解を求めて
救急外傷診療の未来を照らす存在として、日本全国での導入が進むHybrid ER。その広がりは都市部だけでなく、地方においても新たな可能性が見込まれています。愛媛県立新居浜病院救命救急センター(東予救命救急センター)では、2021年の新診療棟開設に際して2ルーム式のHybrid ERを導入。平常時には通常の検査用にCTを使用するだけでなく、救命救急診療においても外傷、内科的疾患、小児・周産期を含め幅広く利用することで、設備を最大限に活用しています。このほかにも、人口減少、働き手不足などの課題を抱える地域医療の現状に対して、Hybrid ERがどのように貢献しているのか、副センター長の勝原 和博氏に伺いました。
取材日:2023年10月23日
(愛媛県立新居浜病院救命救急センター)
Interview

愛媛県立新居浜病院 医監救急科部長
東予救命救急センター 副センター長
勝原 和博 氏

愛媛県立新居浜病院救命救急センター
(東予救命救急センター)
限られた医療資源で
「命をつなぐ」ために
当センターが置かれている東予地域は、過疎化が進み、働き手を含めた医療資源は慢性的に不足しています。今までは各医療機関がそれぞれ診療能力を強化してきましたが、医療施設の機能を分化し、連携を強化することで地域医療を支えるという「地域医療構想」に即した変化が求められていました。さらなる人口減少が予想される50年先を見据え、あるべき姿を描いたとき、Hybrid ERという存在は重要なシンボルになると考えたのです。
当センターは重症度・緊急度が高い患者さんを受け入れる三次救急医療施設です。一刻も早い対処が求められる状況で、遠方の病院に搬送せずとも救命ができ、また重篤な後遺症を残さないようにするために必要な装置がAngio×CTであり、それを備えたのがHybrid ERでした。愛媛県立新居浜病院は地域の小児・周産期医療を担う存在であり、救急初療室に小児科が隣接する特徴的なレイアウトになっています。出産時の弛緩出血や早期胎盤剥離などによる大量出血は今まで広域搬送が必要でしたが、こういった症例にもHybrid ERがあることで対処できるようになりました。当センターではこのような症例の際、放射線科医が血管内手術のエキスパートとして治療に参加します。その他の症例でも脳神経外科、整形外科、心臓血管外科、循環器内科などさまざまな専門の医師が対応し、また自主的に症例研究を行うなど、病院全体でのチーム医療体制ができあがりつつあります。Angio×CTを備えたHybrid ERだからこそ他科の医師が連携し、安心して初療にあたることができるメリットは大きく、救急科専門医不足を補うという点でも、治療の質的向上という点でも非常に有意義だといえます。
地域医療の未来のために教育と
体制の整備を進める
またHybrid ERの運用が増えていくにつれ、院外での興味深い変化もありました。今まで輪番制をベースに「受け入れやすい順」で搬送先を決めていた救急搬送体制が、現在推奨されている重症度・緊急度に合わせた体制に自然と遷移していったのです。センター機能向上の象徴として、Hybrid ERが救急隊の意識変容に寄与したのではないでしょうか。また、搬送中に行う応急処置の質的向上を目的とした取り組みにも携わっています。週1回病院の近くに救急車と救急救命士を派遣してもらい、待機時に勉強会を実施。出動する際は患者情報や画像の共有を受け、オンラインで指導を行っています。これは救急隊と病院がチームとして連携し、救命救急医療を全体として底上げするために重要な取り組みです。
ここ数年は後進の育成にも力を入れています。3年ほど前から、標準的な外傷診療の実践を目指すプログラムである「JATEC」の愛媛コースを新設。講師を務め、救命初期診療ができる医師を育てるための教育を行っています。地方ならではのHybrid ERの活用法を確立すると同時に、救命に対応できる医師を増やすことで、これからの地域医療の在り方を模索していきたいと考えています。